Wundmanagement & Wundversorgung
Kontaktieren Sie uns!
Wundmanagement und Wundversorgung bei Ihnen zu Hause. Hier stehen Ihre Heilung und Ihr Wohlbefinden im Mittelpunkt. Als Ihre mobile Diplomierte Gesundheits- und Krankenpflegerin verstehe ich die Herausforderungen, die mit der Pflege von Wunden, insbesondere chronischen Wunden, einhergehen. Ich weiß, dass jeder Patient und jede Wunde einzigartig ist und daher eine Behandlung verdient, die genauso individuell und persönlich ist wie Sie selbst. Mein Ansatz ist es, nicht nur Ihre Wunden zu versorgen, sondern auch ein offenes Ohr für Ihre Sorgen und Bedürfnisse zu haben. Mit mir haben Sie einen Partner an Ihrer Seite, der mit Fachwissen, Empathie und modernsten Behandlungsmethoden dafür sorgt, dass Sie sich jeden Tag ein Stück besser fühlen. Lassen Sie uns gemeinsam den Weg zur Heilung gehen.

Ihr Weg zur professionellen Wundversorgung zu Hause!
Wundanamnese
Beim ersten Termin wird durch eine dipomierte Gesundheits- und Krankenpflegerin eine ausführliche Anamnese erstellt. Zum einen kann durch eine Anamnese die Wundursache erhoben werden, zum anderen ist es uns wichtig Ihre Wünsche und Ziele zu kennen und die Wundversorgung an Ihre Bedürfnisse anzupassen!
Wundbeurteilung
Nach der Anamnese wird der alte Verband der Wunde entfernt und die Wunde gereinigt. Nach der Wundreinigung mit einer geeigneten Wundspüllösung kann die Wunde anhand verschiedener Parameter wie zum Beispiel: der Wundrand, der Wundgrund, die Wundumgebung und weitere Kriterien beurteilt werden.
Auswahl des geeigneten Verbandes
Nach der gründlichen Beurteilung der Wunde wird für Sie der geeignete Verband ausgewählt. Dabei werden Sie von der diplomierten Gesundheits- und Krankenpflegerin bestens beraten. Natürlich unter Berücksichtigung individueller Wünsche und Bedürfnisse.
Bestellung von Verbandmaterial im Sanitätshaus
Auf Wunsch verordnen und bestellen wir das ausgewählte Verbandmateriel gerne für Sie im Sanitätshaus. Dieses wird dann direkt zu Ihnen nach Hause geliefert! *
Bitte beachten Sie, dass manchen Verbandstoffe zuerst durch den Hausarzt erstverordnet werden müssen. Folgeverordnungen danach sind immer durch diplomierte Gesundheits- und Krankenpfleger möglich!
Hier finden Sie unsere Leistungen und alles rund um das Thema Wundmanagement und Wundversorgung:
- Versorgung von Ulcus cruris venosum/mixtum/arteriosum
- Versorgung von Dekubitus
- Versorgung von diabetischen Fußulcus
- Versorgung von akuten Wunden (z.B. OP-Wunde)
- Wundbegutachtung und Therpaieempfehlung
- Kompressionstherapie
- Hautpflege und Beratung
- Versorgung von Ileo-, Colostomie und Urostomie
Hier finden Sie Informationen und typische Symptome über Krankheitsbilder, welche sich hinter einer chronischen Wunde verstecken könnten oder die Entstehung einer Wunde begünstigen:
Venös
- Schwellungen in den Beinen oder Knöcheln (Ödeme): Oft bemerken Betroffene zum Tagesende oder bei warmem Wetter eine Zunahme der Schwellung.
- Schwere- oder Müdigkeitsgefühl in den Beinen: Die Beine können sich besonders nach langem Stehen oder Sitzen schwer anfühlen.
- Schmerzen in den Beinen: Diese können von einem dumpfen Schmerz bis hin zu einem Gefühl des Brennens variieren.
- Veränderungen der Hautfarbe: Die Haut an den Beinen kann dunkler werden, eine bräunliche Verfärbung aufweisen, besonders in der Nähe der Knöchel.
- Hautveränderungen: Die Haut kann dicker werden, jucken und es können Ekzeme entstehen.
- Varikose (Krampfadern): Sichtbare, erweiterte Venen, die oft als geschwollene, verdrehte Adern erscheinen, die blau oder dunkelviolett sind.
- Venöse Ulzera: Offene Wunden, meist um die Knöchel herum, die schlecht heilen. Diese treten in fortgeschritteneren Stadien der CVI auf.
Arteriell
- Claudicatio intermittens (Schaufensterkrankheit): Dies ist das häufigste Erstsymptom und bezeichnet Schmerzen, Krämpfe oder ein Schweregefühl in den Beinen, Waden oder Gesäßmuskeln während des Gehens oder Treppensteigens. Diese Symptome verschwinden in der Regel nach einigen Minuten Ruhe.
- Kältegefühl in den betroffenen Extremitäten: Betroffene bemerken oft, dass ein oder beide Füße kälter sind als der Rest des Körpers.
- Blässe oder eine bläuliche Verfärbung (Zyanose) der Haut: Besonders auffällig kann dies an den Zehen oder Füßen sein.
- Vermindertes oder fehlendes Haarwachstum an den Beinen und Füßen.
- Schwacher oder fehlender Puls in den Beinen oder Füßen.
- Nagelveränderungen: Nägel an den Zehen können dicker werden und langsamer wachsen.
- Schmerzen in den Beinen oder Füßen in Ruhe: In fortgeschrittenen Stadien der Krankheit können Schmerzen auch auftreten, wenn die Person liegt oder sitzt, was oft nachts schlimmer ist.
- Geschwüre oder Wunden an den Beinen oder Füßen, die nicht heilen oder sehr langsam heilen.

PAVK
Die periphere arterielle Verschlusskrankheit (PAVK) ist eine Erkrankung, bei der sich Arterien, die Blut zu Ihren Gliedmaßen führen, verengen oder blockieren. Diese Verengung wird meist durch Atherosklerose verursacht, bei der sich Fett, Cholesterin und andere Substanzen an den Arterienwänden ablagern. PAVK führt häufig zu Schmerzen und Müdigkeit in den Beinen, besonders beim Gehen, was sich bei Ruhe verbessert. Die Erkennung der PAVK erfolgt durch Untersuchungen wie den Knöchel-Arm-Index, bei dem der Blutdruck in den Knöcheln mit dem im Arm verglichen wird, und bildgebende Verfahren wie Ultraschall oder Angiographie, um Verengungen oder Blockaden zu identifizieren. Unbehandelt kann die PAVK zu schwerwiegenden Folgen führen, einschließlich Gewebetod und Amputationen, aufgrund unzureichender Blutversorgung. Es ist wichtig, Risikofaktoren wie Rauchen, Diabetes und Bluthochdruck zu kontrollieren, um das Fortschreiten der PAVK zu verlangsamen und ihre schwerwiegenden Folgen zu vermeiden.
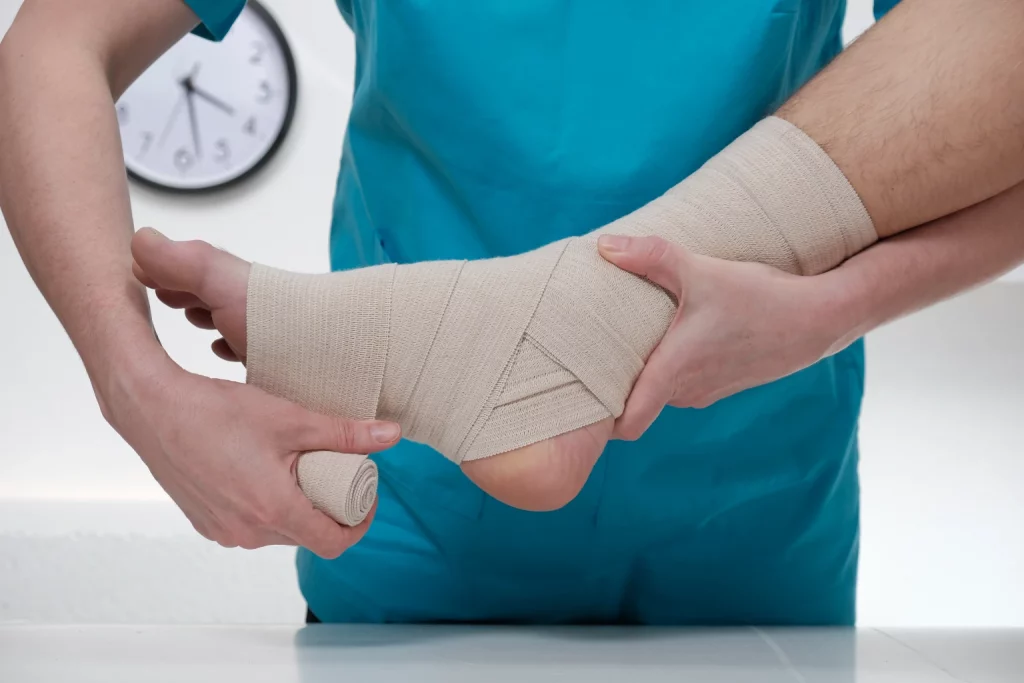
Chronisch venöse Insuffizienz
Die chronisch venöse Insuffizienz (CVI) ist eine Erkrankung, bei der die Venen in den Beinen das Blut nicht effektiv zum Herzen zurückbefördern. Ursache hierfür können beschädigte Venenklappen sein, die normalerweise verhindern, dass das Blut in den Beinen zurückfließt. Symptome der CVI umfassen Schwellungen, Schmerzen, ein Gefühl der Schwere in den Beinen, Hautveränderungen und in schweren Fällen offene Geschwüre, auch bekannt als venöse Ulzera. Die Diagnose erfolgt durch eine körperliche Untersuchung und bildgebende Verfahren wie Ultraschall, um die Blutflussrichtung und -geschwindigkeit in den Venen zu bewerten. Die CVI kann zu ernsthaften Komplikationen führen, einschließlich tiefer Venenthrombosen und chronischer Schmerzen. Zur Erkennung zählen auch Symptome wie die sogenannte „Stauungsdermatitis“, eine bräunliche Verfärbung der Haut. Die Behandlung zielt darauf ab, die Symptome zu lindern und die Lebensqualität zu verbessern, beispielsweise durch Kompressionsstrümpfe, Bewegung und in einigen Fällen chirurgische Eingriffe. Eine frühzeitige Behandlung kann helfen, die Progression der Erkrankung zu verlangsamen und schwerwiegendere Folgen zu vermeiden.
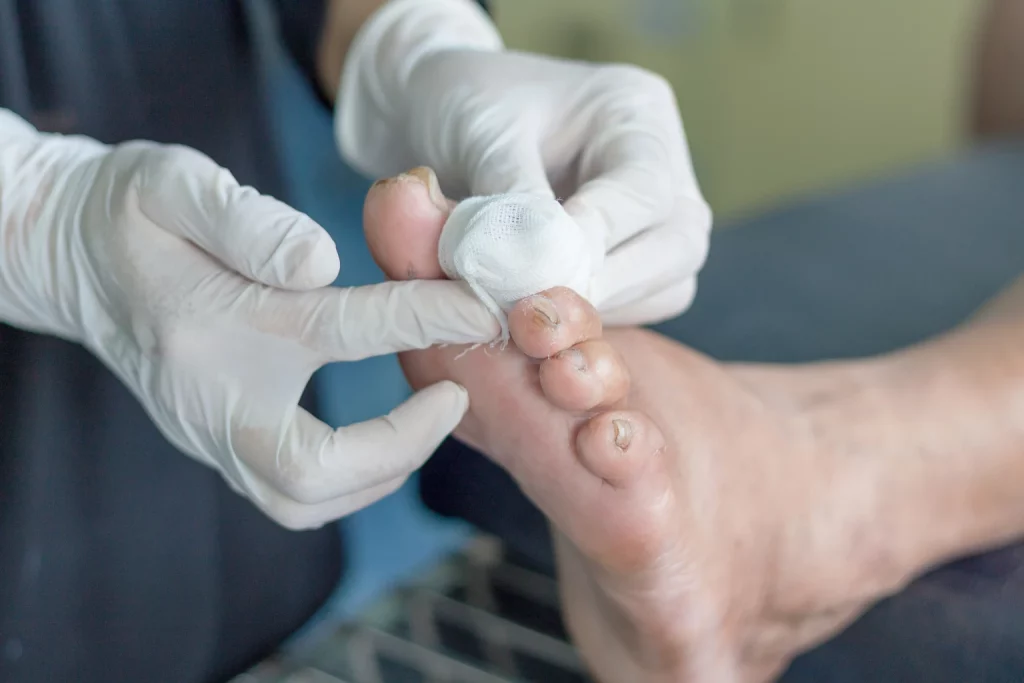
Diabetisches Fußsyndrom
Das diabetische Fußsyndrom ist eine ernste Komplikation des Diabetes, die durch eine Kombination aus Nervenschädigung (Neuropathie) und schlechter Blutzirkulation in den Füßen entsteht. Diese Bedingungen führen zu einem verminderten Schmerzempfinden und einer langsameren Wundheilung, was das Risiko für Infektionen, Geschwüre und in schweren Fällen sogar Amputationen erhöht. Ursachen sind unter anderem schlecht eingestellter Blutzuckerspiegel, langjähriger Diabetes und Rauchen. Die Herausforderungen beim Management des diabetischen Fußsyndroms umfassen die Früherkennung von Fußproblemen, die Vermeidung von Verletzungen und die Aufrechterhaltung einer guten Fußhygiene. Zu den Folgen gehören chronische Wunden, Infektionen und die Beeinträchtigung der Mobilität. Maßnahmen zur Vorbeugung beinhalten regelmäßige Fußinspektionen, das Tragen von geeignetem Schuhwerk und die Kontrolle des Blutzuckerspiegels. Die Behandlung kann spezielle Fußpflege, den Einsatz von Antibiotika bei Infektionen, Wundmanagementtechniken und in einigen Fällen chirurgische Eingriffe umfassen. Eine enge Zusammenarbeit mit einem multidisziplinären Team, bestehend aus Diabetologen, Podologen und weiteren Spezialisten, ist entscheidend, um die bestmöglichen Ergebnisse zu erzielen und die Lebensqualität der Betroffenen zu verbessern.
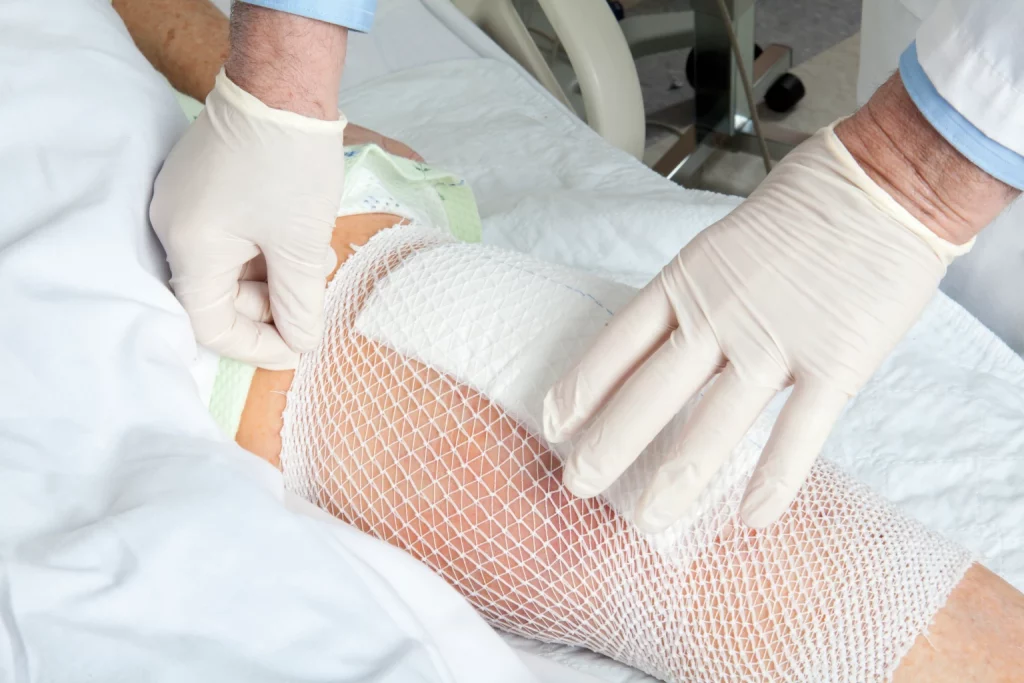
posttraumatische/postoperative Wundheilungsstörung
Die posttraumatische Wundheilungsstörung tritt auf, wenn der natürliche Prozess der Wundheilung nach einer Verletzung durch verschiedene Faktoren gestört wird. Diese Störungen können zu verzögerter Heilung, Infektionen und in schweren Fällen zu chronischen Wunden führen. Ursachen für Wundheilungsstörungen sind unter anderem Infektionen, unzureichende Blutzirkulation, Diabetes, Immunschwäche und mangelhafte Wundpflege. Die Herausforderungen bei der Behandlung umfassen die frühzeitige Erkennung und das Management der zugrunde liegenden Ursachen, die Verhinderung von Infektionen und die Förderung eines effektiven Heilungsprozesses.


Vereinbaren Sie jetzt einen Termin und lassen Sie sich von professionellen Pflegepersonen beraten!
Wir sind 7 Tage die Woche erreichbar und freuen uns auf Ihre Anfrage!
Wissenswertes
Weitere Links
© Copyright Stefanie Schmelzer. All rights reserved – Photos by STUDIO MATPHOTO
